Особенности реконструкции челюстей для подготовки к дентальной имплантации системы SGS
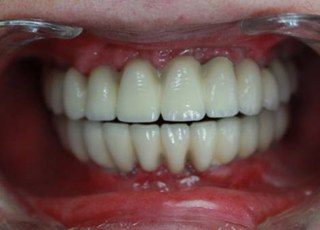
Источник: Журнал UNIDENT TODAY
«Доказано, что в результате выполняемой работы клетки нашего организма модифицируются по форме и объему. Это происходит не только с мышцами и жировой тканью, что наблюдал, наверное, каждый, а со всеми клетками нашего организма.
Если вы обращали внимание на руки сапожника и пианиста, они отличаются не только наличием мозолей у первого, но и разной толщиной пальцев» (Ч. Дарвин). То же происходит и с альвеолярным отростком после потери зуба — наблюдается атрофия кости по вертикали и толщине. В этих случаях оптимальным решением является применение своей кости для восстановления утраченного объема кости. Как бы производители ни рекламировали эффективность применения искусственных блоков, это миф. Согласно международным исследованиям, искусственная кость приживается в 40% процентах случаев, а атрофируется на 40−60% по объему. Как бы ни рекламировались тонкие имплантаты, они всегда уступают в протетике толстым. Опыт
МАТЕРИАЛ И МЕТОДИКИ
При недостатке кости, в зависимости от дефекта, выбирают метод наращивания гребня. С этой целью часто используется аутотрансплантация костных блоков, и до настоящего времени эта методика является «золотым стандартом». Возможность увеличения параметров гребня с целью последующей установки внутрикостных имплантатов была рассмотрена еще Branemark с соавторами, а сейчас широко применяется в стоматологической
По сравнению с другими методами реконструкции кости при использовании аутотрансплантов с нижней челюсти улучшается качество костной ткани в области подсадки и уменьшаются сроки приживления.
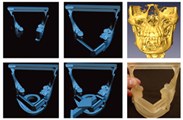
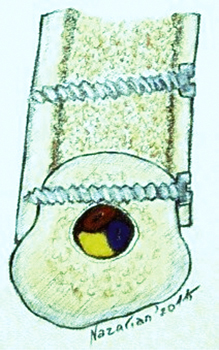 Рис. 1 Схема реконструкции |
Именно ранняя реваскуляризация костного блока мембранозного происхождения, скорее всего, является причиной сохранения объема аутотрансплантата. Это объясняет, почему костные аутотрансплантаты нижней челюсти, представляющие собой в основном кортикальную пластину и содержащие небольшое количество остеогенных клеток, мало теряют в объеме и быстро приживаются к ложу реципиента. Кроме того, аутотрансплантаты мембранозного происхождения имеют более выраженный кортикальный слой, за счет чего они рассасываются значительно медленнее. К преимуществам также можно отнести: отсутствие эстетических нарушений благодаря внутриротовому доступу для забора, незначительную послеоперационную болезненность и, что немаловажно, на данную манипуляцию всегда легко получить согласие пациента.
Подвздошные же трансплантаты оптимальны для наращивания стойких протяженных атрофий дня гайморовой пазухи. Хотя и подвздошная кость по происхождению является энхондральной костью, за счет хорошего кровоснабжения в гайморовой пазухе удается добиться малой потери в объеме.
Большинство специалистов придерживаются классической методики установки дентальных имплантатов после приживления костных аутоблоков. Мы пришли к выводу, что в тех случаях, когда существуют условия для первичной фиксации, возможна имплантация одномоментно с костной пластикой, это позволяет пациенту сэкономить 4 месяца до протезирования. Имплантологическая система SGS позволяет добиться первичной фиксации практически во всех случаях.
По той же методике возможна имплантация на нижней челюсти. Особенность одномоментной имплантации и костной пластики заключается в том, что здесь особенно важна конгруэнтность костного трансплантата и ложа для пересадки. Немаловажным является ушивание раны путем создания
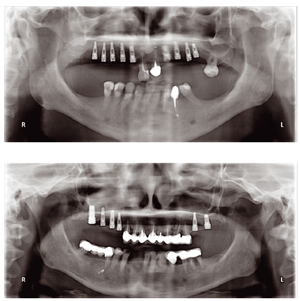 Рис. 2 При правильно выполненном |
Таким образом, разработанная методика одномоментной костной пластики и имплантации позволяет в кратчайшие сроки восстановить атрофированный альвеолярный отросток для имплантации. В тех случаях, когда невозможна реконструкция альвеолярного отростка расщепленными нижнечелюстными аутокостными блоками, мы используем теменные аутотрансплантаты. Особенность теменной области заключается в том, что мы можем совершить забор достаточного количества костной ткани для реконструкции больших дефектов. По данным Караяна А.С. и др., возможен забор трансплантатов длиной до 20 см. Коронарный (или венечный) разрез необходим, поскольку позволяет без повреждения
Коронарный разрез не оставляет видимых рубцов, поскольку проходит по волосистой части головы. В последнее время мы ведем исследования, доказывающие восстановление забранной кортикальной пластины в течение нескольких лет.
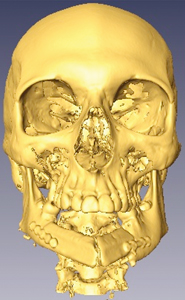
Истинная бикортикальная реконструкция альвеолярного отростка есть ее восстановление двумя кортикальными трансплантатами. Часто так называют имплантацию в небную кость, что является довольно распространенным заблуждением. На рисунке 1 отражена возможность 3D−бикортикальной реконструкции. Наиболее трудным считается аугментация по вертикали. Применение титановых сеток и других мембран с костными стружками не дают гарантированного результата в отличие от аутотрансплантатов.
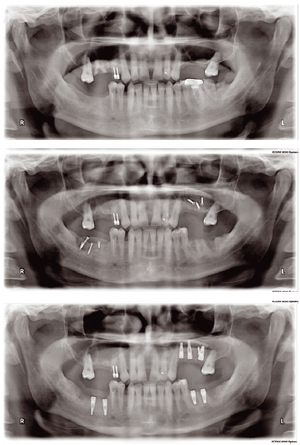 Рис. 3 Имплантация через 4 месяца в пересаженный |
Существует множество методик
В тех случаях, когда отмечается отсутствие части или всей челюсти вместе с мягкими тканями, мы прибегаем к реконструкции челюстей микрохирургическими аутотрансплантатами. В реконструкции челюстей основную роль играет лоскут с наличием такого количества и качества кости, которое позволит воссоздать анатомическую целостность твердых тканей, и в дальнейшем возможность применения для дентальной имплантации и протезирования. Для восполнения тотальных и субтотальных дефектов нижней челюсти предпочтителен малоберцовый
Для тотальных и субтотальных дефектов верхней челюсти оптимальны лучевой
Безусловно, доминантной остается алгоритм, направленный на приживление лоскута на сосудистой ножке. Если приходится выбирать между удобством для последующей дентальной имплантации в виде наличия кортикальной пластинки костного компонента аутотрансплантата в области воссозданного альвеолярного отростка для последующей имплантации и надежностью работы сосудистого анастомоза, необходимо выбирать надежность приживления. Часто между имплантологами и реконструктивными хирургами возникают споры о том, как должна располагаться в области дефекта подвздошная кость, однако опыт показывает, что компромиссов не может быть, поскольку при тромбозе сосудистого анастомоза теряется весь лоскут. Необходимо также понимать, что расположение губчатого компонента в области альвеолярного отростка не мешает последующей имплантации, так как в течение 6 месяцев происходит образование новой.
ВЫВОДЫ
Аутотрансплантация является «золотым стандартом» в восстановлении челюстей для дентальной имплантации. Для устранения атрофии преимущественно используются аутокостные транплантаты, каждый из которых имеет свои показания для аутотранплантации. Безусловно, только аутотрансплантаты позволяют в полной мере подготовить атрофированный альвеолярный отросток к дентальной имплантации. Имплантологическая система SGS в полной мере позволяет выполнить несъемное протезирование во всех встречаемых нами клинических ситуациях.
КЛИНИЧЕСКИЙ СЛУЧАЙ
|
Рис. 4 Ортопантомограмма, |
Пациентка К., 33 года поступила 23.05.2011 с диагнозом: амелобластома нижней челюсти подбородочного отдела. Из анамнеза: считает себя больной с 1998 года, с момента обнаружения новообразования у стоматолога. Неоднократно оперирована амбулаторно. В настоящее время обратилась в отделение пластической и ЧЛХ РНЦХ им. акад. Б.В.Петровского. Status localis при поступлении: конфигурация лица изменена за счет припухлости нижней зоны лица в области подбородка, асимметрии лица в виде отвисания нижней губы. Открывание рта в полном объеме, перкуссия зубов с 4.5 по 3.6 зубы умеренно болезненна. Отмечается новообразование под слизистой с 4.3−3.3 зубы овальной формы, при пальпации
На ОПГ и КТ: отмечается новообразование ячеистой формы протяженностью от 4.5 по 3.6.
|
Рис. |
Тактика лечения: поскольку новообразование охватывает подбородочный отдел нижней челюсти и реконструкция нижней челюсти требует остеотомии, выбран малоберцовый трансплантат, причем 3D−моделирование в данном случае основано на положение трансплантата в позиционированном положении мыщелковых отростков нижней челюсти и с учетом дальнейшей постановки им плантатов (рис. 4).
Через 2 месяца после операции пациентке выполнено временное протезирование при помощи бюгельной конструкции. Благодаря отсутствию нагрузки протезным ложем на трансплантат, мы избежали
Через 4 месяца пациентке установлены дентальные имплантаты, в ходе операции в проекции 3.4, 3.5 зубов обнаружен выход сосуда в месте выхода подподбородочного
* Материал предоставлен журналом «UNIDENT TODAY»
 Курсы по CAD/CAM-системам в Германии
Курсы по CAD/CAM-системам в Германии
 Рождественские встречи SGS
Рождественские встречи SGS
 Стоматологам: дентальный томограф пятого поколения
Стоматологам: дентальный томограф пятого поколения
 Формула выгоды. Акции для стоматологов
Формула выгоды. Акции для стоматологов
 Лазер в лечении твердых тканей зуба
Лазер в лечении твердых тканей зуба